
Sportverletzungen:
Die vordere Kreuzbandruptur
Index
1. Einleitung
2. Die vordere Kreuzbandruptur
2.1 Funktion und Anatomie des vorderen Kreuzbandes
2.2 Verletzungsmechanismus
2.3 Diagnose
2.4 Therapien
2.4.1 Kniearthroskopie
2.4.2 Therapie der vorderen Kreuzbandruptur
2.4.2.1 Konservative Vorgehen
2.4.2.2 Operative Vorgehen
2.4.2.3 Postoperative Video Aufnahme
2.4.2.4 Information der Physiotherapie für VKB-Patienten
2.4.2.4.1 Nachbehandlungsschema für die stationäre Physiotherapie nach VKB-Plastik (mit Semitendinosus/ Gracilis Double Loop Technik)
2.4.2.4.2 Nachbehandlungsschema für die ambulante Physiotherapie nach VKB-Plastik (mit Semitendinosus/Gracilis Double Loop Technik)
1. Einleitung:
Entsprechend der steigenden Zahlen Sporttreibender nimmt auch die Zahl der Sportverletzungen stetig zu. Neben Verkehrsunfällen sind Sportverletzungen die häufigsten Ursachen von Bandläsionen am Kniegelenk. Das Knie ist bei Sportverletzungen im Allgemeinen das am häufigsten betroffene Gelenk. Der Knochen, dessen Grundgerüst nur bei sehr stark wirkenden Kräften bricht, ist bei typischen Sportverletzungen weniger häufiger betroffen. Viel häufiger sind die Weichteile des Kniegelenkes, wie die Seiten- und Kreuzbänder, die für die Stabilität verantwortlich sind, die Menisken, die die Gelenkskongruenz erhöhen, und die Sehnen und deren Schleimbeutel, die den aktiven Bewegungsablauf herstellen, von Verletzungen oder Überlastungsschäden betroffen. Der Gelenkknorpel, der als Gleitschicht den gelenkbildenden Knochen überzieht und für die reibungsfreie Beweglichkeit und Federung des Gelenks verantwortlich ist, stellt eine weitere Struktur dar, die sowohl akut als auch chronisch geschädigt werden kann.
Kniegelenke sind besonders verletzungsanfällig. Das liegt zum einen daran, dass der Mensch aus entwicklungsgeschichtlicher Sicht erst "seit kurzem" auf zwei Beinen steht. Eine weitere Ursache für die steigende Häufigkeit von Knieverletzungen liegt darin begründet, dass in den letzten Jahren der Freizeitsport rapide zugenommen hat. Neben den klassischen Kontaktsportarten wie Fussball, Handball, Eishockey, ist das Knie auch bei Sportarten ohne gegnerische Einwirkung wie Skifahren, Tennis, aber auch Tanzen gefährdet. Zu den klassischen Sportarten kommen immer extremere und unfallträchtigere Sportarten (Zum Beispiel Snowboarden, Inlineskaten, Montainbiken), die sich immer grösserer Beliebtheit erfreuen. In den traditionellen Sportarten kann es durch erhöhte Trainingsanforderungen (z.B. müssen ambitionierte Amateurfussballspieler im Wettkampfsport mittlerweile Laufwege im Spiel zurücklegen, die vor wenigen Jahren nur von Fussballprofis bewältigt wurden) und Ausrüstungsanforderungen zu einer erhöhten Unfallgefährdung kommen. So hat zum Beispiel beim Skifahren die verbesserte Ausrüstung zu schnellerer Abfahrt und damit zu erhöhter Verletzungsgefahr geführt. Die Skischuhe schützen mittlerweile die Sprunggelenke und haben die Unfälle auf das Kniegelenk verlagert. Mit der Ausrüstungsverbesserung und der Tempozunahme wirken höhere Kräfte auf den Haltungs- und Bewegungsapparat ein, die nicht immer toleriert werden und zu schweren Verletzungen wie z.B. zum Riss des vorderen Kreuzbandes führen können.
2. Die vordere Kreuzbandruptur
Der Riss des vorderen Kreuzbandes ist eine schwere Verletzung. Im Sport bedeutete eine solche Verletzung noch vor wenigen Jahren meist das Karriereende. Dank der immer besser werdenden Kenntnis der Anatomie, der Physiopathologie und der Biomechanik des Kniegelenkes, des verfeinerten Instrumentariums und der modernen Operationstechniken, sowie dank einer differenzierten Nachbehandlung können die Patienten heute wieder sporttauglich gemacht werden
2.1 Funktion und Anatomie des vorderen Kreuzbandes
Das Kniegelenk muss zwei sehr schwer miteinander zu vereinbarende Aufgaben erfüllen. Zum einen muss es eine maximale Stabilität gewährleisten, zum anderen muss eine maximale Beweglichkeit gegeben sein. Dazu verfügt das menschliche Knie über verschiedene Strukturen, z.B. über die Muskulatur (aktive Stabilisation), die das Kniegelenk dynamisch führt und im Alltag wie im Sport das Gelenk aktiv, das heißt durch mehr oder weniger intensive Anspannung der Oberschenkelmuskulatur, stabilisiert, sowie über »passive Strukturen«, die die Stabilität unter dynamischen und statischen Bedingungen garantieren. Zu den passiven Strukturen werden die Menisken, die Seitenbänder, die Kapsel, der Knorpelüberzug der Gelenkflächen und als zentrale Stützpfeiler des Kniegelenkes das vordere und das hintere Kreuzbandes gezählt.
Das vordere Kreuzband (VKB) wird durch zwei Bündel von Ligamenten, das anteromediale und das posterolaterale Bündel, gebildet. Das VKB besteht in seinem Hauptanteil aus straffem Bindegewebe (Typ-I-Kollagen, Typ-III-Kollagen). Es liegt im Zentrum des Kniegelenks und stellt eine Verbindung zwischen Ober- uns Unterschenkelknochen her (siehe Abbildung 1).

(Abbildung 1): Ansicht eines gebeugten linken Kniegelenkes von vorn mit Darstellung der Kreuzbänder und des distalen Anteils des Oberschenkels. Die Patella (Kniescheibe), die Muskulatur und die Gelenkskapsel sind zu besseren Übersicht entfernt worden. Deutlich zu erkennen sind die Faserbündel der Kreuzbänder.
Die Hauptfunktion des VKBs ist es, den Unterschenkel im Verhältnis zum Oberschenkel gegen eine Verschiebung nach vorne zu sichern. Diese Aufgabe wird bei einer Beugung des Kniegelenkes von 20°-30° am wirksamsten erfüllt. Das Kreuzband hat nicht nur mechanische Stabilisierungsfunktion, wie früher angenommen wurde. Wie heute bekannt ist, besitzt das Kreuzband neben mechanischen Funktionen auch sensible Funktionen. In den Bereichen des Band-Knochenübergangs (Insertionsbereich) und im der das Band überziehenden Haut (Synovia) sind Nervenrezeptoren lokalisiert, die dem Nervensystem Informationen über die Stellung des Kniegelenks und über die Spannung des Kreuzbandes liefern.
Diese Informationen werden wieder an die Muskulatur des Kniegelenkes weitergeleitet. Studien haben gezeigt, dass nach einer Ruptur des Kreuzbandes die Innervation der Muskulatur, insbesondere der Kniegelenksstrecker, der betroffenen Extremität gestört ist. Dies zeigt sich in einer Abschwächung der Muskulatur und in Störungen der Koordination, d.h. Patienten mit einem Riss des vorderen Kreuzbandes haben deutliche Schwierigkeiten die Stellung des Kniegelenkes wahrzunehmen.
2.2 Verletzungsmechanismus
Das typische Verletzungsmuster besteht in einer plötzlichen starken Aussendrehung des Unterschenkels bei gleichzeitiger Beugung im Kniegelenk (Typisch zum Beispiel beim Hängenbleiben der Fussspitze in vollem Lauf, oder beim Einfädeln mit der Skispitze in ein Slalomtor). Dabei sind die Knie in gebeugter Stellung, der Unterschenkel wird durch den Hebelarm z. B. des Skis plötzlich stark nach aussen gedreht. Bei den neuen Sportarten wie Snowboarding, Inline-Skating oder Mountainbiken sind aber auch andere Verletzungsmechanismen bekannt. Somit gibt es verschiedene Mechanismen, die zu einer Ruptur des vorderen Kreuzbandes führen.
Im Allgemeinen entstehen Bandverletzungen dann, wenn unsere körpereigenen, reflektorischen Schutzreflexe zu spät einsetzen. Das heisst die aktive Stabilisierung des Kniegelenkes durch dessen Muskulatur benötigt eine gewisse Reaktionszeit (ca. 0,13 Sekunden), um die auf das Knie wirkenden Kräfte durch Anspannung der Muskulatur zu kompensieren. Bei Sportunfällen kommt es zu sehr „schnellen“ hohen Krafteinwirkung (0,05 Sekunden), so dass der über Sehnen- und Muskelreflexe in Gang gesetzte Abwehrmechanismus zu spät kommt uns somit die gesamte Wucht der äusseren Kraft unmittelbar auf die Bänder wirkt, die dieser nicht standhalten. Häufig sind aber noch andere Strukturen des Kniegelenkes mitbetroffen. Insbesondere Seitenbänder, die Menisken, Strukturen der Gelenkskapsel und der Knorpel können in Mitleidenschaft gezogen werden. Eine wichtige Begleitverletzung bei einer Ruptur des vorderen Kreuzbandes stellt die Verletzung der hinteren, seitlichen Kniegelenksstrukturen (sog. posterolaterale Instabilität) dar. Dies ist insofern eine wichtige Verletzung, da sie oft nicht diagnostiziert wird, aber für eine Restinstabilität des Kniegelenkes bei erfolgreicher Operation verantwortlich sein kann.
Bänderrisse erfolgen nicht nach dem „Alles-oder-Nichts-Prinzip“. Je nach einwirkender Kraft sind die Schäden leichter oder schwerer.
2.3 Diagnose
Meist füllt sich das Gelenk nach einer frischen Verletzung mit Blut und hat eine ausgeprägte Schwellung des Kniegelenkes zur Folge. Die Schwellung hat zur Folge, dass eine vollständige Beugung/Streckung im Kniegelenk nicht mehr möglich ist. Das verletzte Kniegelenk ist in der Mehrzahl der Fälle schmerzhaft, jedoch können isolierte Kreuzbandrupturen auch ohne spürbare Schmerzempfindung ablaufen, besonders wenn sie im Sport während eines Wettkampfes stattfinden, bei dem der Sportler unter Stress steht und abgelenkt ist. Die meisten Patienten klagen über ein subjektives Instabilitätsgefühl im betroffenen Kniegelenk (sog. „Giving way“). Sie haben ein Gefühl der Unsicherheit, da sie das Kniegelenk auf Grund der fehlenden Funktion des Kreuzbandes nicht mehr ausreichend stabilisieren können knickt es bei bestimmten Bewegungen unkontrollierbar für den Patienten weg (sog.„Pivot shift“ Phänomen).
Die Diagnose vordere Kreuzbandruptur wird in der Mehrzahl der Fälle klinisch gestellt. Neben der genauen Erfragung des Unfallhergangs beim Patienten, der Beurteilung des Beschwerdebildes (Schwellung, Schmerzen, Instabilitätsgefühl) führt eine genaue Untersuchung anhand bestimmter Untersuchungsmethoden durch den Arzt zu der Diagnose. Die Diagnose kann klinisch mit einer vermehrten vorderen Verschieblichkeit des Unterschenkels gegenüber dem Oberschenkel im Vergleich zur Gegenseite, einem weichem Anschlag des Kreuzbandes (sog. positiver Lachmann-Test) und mit einem positivem Pivot-shift Test nach Macintosh (sog. Dreh-Punkt-Rutsch-Zeichen) zuverlässig gestellt werden. Für die Diagnosesicherung stehen heute verschiedene Verfahren zu Verfügung. Die konventionelle Röntgenaufnahme ist ein diagnostischer Standart, wohl aber mehr um Frakturen im Kniegelenk auzuschliessen als eine Kreuzbandruptur zu beweisen. Eine Gelenkspunktion ist bei starker Schwellung des traumatisierten Knies angezeigt, in erster Linie, um den Erguss im Kniegelenk zu entfernen und somit das Kniegelenk zu entlasten. Das Punktat gibt in zweiter Linie Aufschluss über die Art der Verletzung; punktiert der Arzt reines Blut aus dem Kniegelenk ist eine Verletzung des Kreuzbandes sehr wahrscheinlich, finden sich im Punktat neben Blut auch noch Fettaugen, so ist eine knöcherne Verletzung anzunehmen.
2.4 Therapien
2.4.1 Kniearthroskopie
Die diagnostische Kniearthroskopie (Kniespiegelung) ist eine Operation, die sowohl in Teilnarkose als auch in Vollnarkose durchgeführt wird. Der Patient kann die gesammte Operation an Video nachfolgen und kann über die intraoperativen befunden sowie über die Rekonstruktion der Kreuzbandplastik auch informiert werden (Abbildung 2). Hierbei werden durch drei kleine Hautschnitte eine Kamera und zwei Arbeitstrokare (hierdurch werden die für die Operation benötigten Instrumente ins Kniegelenk eingeführt) in das Gelenk eingebracht. Die Arthroskopie bietet den Vorteil, dass zunächst das gesamte Kniegelenk von Innen vom Operateur begutachtet werden kann. Eventuelle Ergüsse können drainiert werden und Verletzungen sofort angegangen werden. Dies gilt besonders für Begleitverletzungen wie z.B. eine Meniskusläsion, bei der eine möglichst schnelle Intervention von grosser Bedeutung ist, aber ebenso für die Kreuzbandruptur.

(Abbildung 2): Die diagnostische Kniearthroskopie (Kniespiegelung): links das gebeugten Kniegelenk, und rechts das Fernsehnbild für den Operateur und für den Patienten.
2.4.2 Therapie der vorderen Kreuzbandruptur
Grundsätzlich stehen bei der Therapie der vorderen Kreuzbandverletzung der konservative oder der operative Therapieansatz zur Auswahl. Für welches Vorgehen man sich entscheidet hängt in erster Linie von den sportlichen Ambitionen des Patienten, in zweiter Linie vom Alter des Patienten und den Belastungen im Alltag und im Beruf ab. Die klinische Resultaten der konservativen Therapien zeigen in der Mehrzahl der Fälle funktionell unbefriedigende Ergebnisse, und die Patienten berichten über persistierendes Instabilitätsgefühl und Knieschmerzen. Die Mehrzahl dieser Patienten entwickelt auch sehr rasch degenerativer Veränderungen und zusätzliche Verletzungen im Kniegelenk, wie z.B. Meniskusrisse oder andere Bänderläsionen.
2.4.2.1 Konservative Vorgehen
Ein Kniegelenk ohne vorderes Kreuzband ist den Anforderungen des Alltags meist gewachsen. Patienten, die kein leistungssportliches Interesse oder insgesamt selbst wenig Sport treiben haben und ihr Aktivitätsniveau anpassen und reduzieren können, über 60-65 Jahre alt sind, kommen für die konservative Therapie in Frage. Das biologische Alter des Patienten spielt eine wichtige Rolle. Hierbei wird mit Hilfe der Physiotherapie durch gezielten Aufbau der Muskulatur und durch Koordinationstraining das fehlende Kreuzband zu kompensieren. Wichtig sind hierbei eine hohe Motivation des Patienten und die Einsicht in die Notwendigkeit des regelmässigen Trainings. Probleme treten auf sobald die bei sportlichen, alltäglichen oder beruflichen Aktivitäten auftretenden Kräfte nicht mehr durch die Muskulatur kompensiert werden können und er Patient dabei ein Instabilitätsgefühl im Kniegelenk (sog. „giving way“ - Nachgeben des Kniegelenkes) verspürt. Ist die der Fall, sollte die konservative Therapie überdacht werden und nicht gezögert werden, das Kniegelenk durch einen Kreuzbandersatz operativ zu stabilisieren. Man weiss heute, dass ein chronisch instabiles Kniegelenk zu einer zusätzlichen Schädigung von Meniskus und Knorpel führt, was die frühzeitige Abnützung des Gelenkes begünstigt.
2.4.2.2 Operative Vorgehen
Der vordere Kreuzbandriss stellt die Indikation für ein rasches arthroskopisch assistiertes Kreuzband-Ersatzplastik, falls der Patient seine sportlichen Ambitionen weiterverfolgen will. Die modernen Fixationsmethoden des Kreuzbandersatzes erlauben eine schnelle Belastbarkeit und somit eine sofortige, an die Operation anschliessende, Physiotherapie, Mobilisation und Belastung. Neben der sogenannten offenen Kreuzbandersatzplastik, bei der durch eine Mini-Arthrotomie das neue Kreuzband bei eröffnetem Kniegelenk eingezogen wird, hat sich bei der operativen Behandlung des VKB-Risses die arthroskopisch-assistierte vordere Kreuzband-Ersatzplastik als Standard heutzutage etabliert.
Dank des grossen Potentials für eine Reintegration des Kreuzbandtransplantates im Gelenk und der Misserfolge des prothetischen Bandersatzes werden heutzutage die biologischen Gewebetransplantate für die Kreuzbandplastik angewendet. Biologische Gewebetransplantate sind als Autograft (von selbem Individuum) oder als Allograft (von einem Individuum der gleichen Art) erhältlich. Als sog. autograft Gewebetransplantate können das mittlere Patellar-Sehnen-Drittel, die gedoppelten Semitendinosus- und Gracilis-Sehnen und die Quadricepssehnen verwendet werden. Allograft werden bei uns wegen des Infektrisikos nicht angewendet. Die Quadricepssehnen wird vor allem bei Revision eines vorderen Kreuzbandrezidivs und bei multi-ligamentären Verletzungen angewendet.
Grundsätzlich stehen hierbei zwei Methoden bezogen auf die Wahl des Transplantates zur Auswahl. Dem Patienten wird entweder das mittlere Patellar-Sehnen-Drittel mit zwei Knochenblöcken (Abbildung 3) oder die Semitendinosus/Gracilis-Sehnen- entnommen (siehe Abbildung 4).

(Abbildung 3): Dargestellt der mittlere Patellar-Sehnen-Drittel (mitte) mit zwei Knochenblöcken (an beiden Enden)

(Abbildung 4): Dargestellt ist die Entnahmestelle mit einer kurzen Incision der Semitendinosus und Gracilis Sehne.
Das mittlere Patellar-Sehnen-Drittel-Transplantat ist sehr populär gewesen, weil das Transplantat eine hohe dehnbare Last (sog. ultimate tensile load) von 2376 N (gegenüber einem intaktem VKB 2160 N) und eine hohe Steifheit (sog. Stiffness) von 620 N/mm (gegenüber einem intaktem VKB 242 N/mm) gezeigt hat und weil das Transplantat mit Hilfe zweier Knochenblöcke sehr fest am Knochen fixiert werden kann. Wegen Knieschemerzen, Schwäche des Extensorenapparates, verminderten Kniebeweglichkeit und wegen der Gefahr eines Bruches des Patellarknochens hat das gedoppelten Semitendinosus/Gracilis-Sehnen-Transplantat in den letzten Jahren an Wichtigkeit gewonnen. Vorteile dieses Transplantates sind vor allem fehlenden Knieschmerzen nach der Operation und eine rasche vollumfängliche Beweglichkeit des Kniegelenkes. Zusätzlich zeigt dieses Transplantat eine sehr hohe dehnbare Last von 4108 N (gegenüber einem intakten VKB 2160 N).
Das gedoppelten Semitendinosus/Gracilis-Sehnen-Transplantat zeigt auch eine ähnliche Steifheit wie das gesunden VKB, während das Patellar-Sehnen-Drittel 3 bis 4 mal steifer ist. Dies führt, vor allem bei dem Patellar-Sehnen-Drittel dazu, dass bei einer zu starken Anspannung des Transplantates zu einer verminderten Beweglichkeit des Kniegelenkes kommt und längere Zeit für die Wiedererlangung der optimalen Beweglichkeit des Kniegelenkes notwendig ist. Nachteile des gedoppelten Semitendinosus/Gracilis-Sehnen-Transplantat waren bis vor einiger Zeit eine fehlende, ausreichend starke Fixation des Transplantates im Knochen und die verzögerten Heilung in den Knochenkanälen. Durch die Verbesserung der Fixationsmethode mittels z.B. der Intrafix-Fixation, dank der exzentrischen und gelenksnahe Fixation der vier Sehnenbündel im Knochenkanal, ist die Kreuzbandersatzplastik mit diesem Transplantat heutzutage sehr zuverlässig und vergleichbar mit demjenigen vom Patellar-Sehnen-Drittel. Es gibt sogar neuere Studien, die zeigen, dass die maximale Last bis zum Versagen eines gedoppelten Semitendinosus/Gracilis-Sehnen-Transplantates viel grösser als beim Patellar-Sehnen-Drittel ist (2422 N gegenüber 1784 N).
Mittels der Arthroskopie wird das Kniegelenk für das Einbringen des Kreuzbandes vorbereitet. Hierfür wird das gerissene Kreuzband entfernt und ein Kanal für das „neue“ Kreuzband durch den Unterschenkel und den Oberschenkel gebohrt. Die Arthroskopie erlaubt heutzutage eine visuelle präzisere Platzierung des Transplantates, so dass es im anatomischen (d.h. in der Lage des alten Kreuzbandes) Verlauf zum liegen kommt. Die beiden Methoden unterscheiden sich hauptsächlich hinsichtlich der Fixation des Transplantates. Bei der Methode, die die Patellarsehne als Transplantat benutzt, erfolgt die Fixation des femoralen und tibialen Knochenblockes mit je einer Titan-Interferenzschraube gemacht. Diese Schraube bleibt lebenslang implantiert. Diese Methode ist aber bei Patienten mit bekannten vorbestehenden femoropatellaren Schmerzen (Knieschmerzen im Bereich der Patella, häufig bei Patienten die beruflich viel kniend arbeiten, z.B. Fliesenleger) kontraindiziert, denn circa 10% dieser Patienten klagen nach der Operation über hartnäckige Schmerzen an der Knochenblockentnahmestelle dem unteren Ende des Patellapols.
Diesen Patienten wird die oben beschriebene zweite Methode, die sog. gedoppelten Semitendinosus- und Gracilis-Sehnen als Kreuzbandersatz nutzt, empfohlen, da bei Problemen an der Sehnenentnahmestelle nahezu nie vorkommen. Durch die neue Fixationsmethoden mit RIGIDFIX® (Fixation des femoralen Anteils, siehe Abbildungen 5 und 6), und mit INTRAFIX® (Fixation des tibialen Anteils, siehe Abbildung 7-9) kann man heutzutage eine sehr gute primäre Fixation der gedoppelten Semitendinosus- und Gracilis-Sehnen erreicht, sodass der Patient sehr rasch, wie bei der erstgenannten Methode mit mittlerem Patellar-Sehnen-Drittel, mobilisiert und belastet werden kann. Wichtig zu bemerken ist, dass die Resultate nach einer vorderen Kreuzbandersatzplastik mit gedoppelten Semitendinosus- und Gracilis-Sehnen und mit mittlerem Patellar-Sehnen-Drittel sind heutzutage gleich gut sind, beide Methoden erlauben dem Patienten bei einem gut rehabilitiertem Muskelapparat schon nach 6 Monaten wieder wettkampfmäßig Sport zu betreiben.


(Abbildung 5, live) und (Abbildung 6, schematisch): Die neue Fixationsmethoden mit RIGIDFIX® (Fixation des femoralen Anteils): Das RigidFIX System erlaubt eine sehr starke Fixation des Transplantates circumferentiell im Knochenbohrkanal in dem Oberschenkel mit zwei bioresorbierbaren PLA Cross Pins 3.3 mm X 42 mm Durchmesser/Länge.

(Abbildung 7, live): Das neue Fixationsmethode mit BIO-INTRAFIX® der gedoppelten Semitendinosus- und Gracilis-Sehnen (Fixation des tibialen Anteils) erlaubt eine sehr rasche Rehabilitation mit zunehmender voller Belastung.

(Abbildung 8, schematisch): Das neue Fixationsmethode mit BIO-INTRAFIX® erlaubt eine exzentischen Fixation der einzelnen Semitendinosus- und Gracilis-Sehnen (Fixation des tibialen Anteils) im Knochenkanal.

(Abbildung 9, schematisch): Das BIO-INTRAFIX besteht aus zwei resorbierbaren (TCP und PLA) Komponente: eine Schraube und eine Hülse mit BIOCRYL Material mit osteokonduktiven Funktion. Diese Fixationsmethode erlaubt eine Fixationskraft von 1067 N gegenüber 800 N für eine Interferenzschraube bei der Patellarsehnen Transplantat.

(Abbildung 10, arthroskopischer Befund): Frische Ruptur des vorderen Kreuzbandes im mittleren Drittel (links im Bild, **) und ein intaktes Hinteres Kreuzband (rechts im Bild, *).
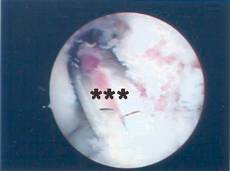
(Abbildung 11, arthroskopischer Befund): Vorderen Kreuzbandersatzplastik mit gedoppelten Semitendinosus- und Gracilis-Sehnen (***).
2.4.2.3 Postoperative Video Aufnahme
In den folgenden Videoaufnahmen besteht die Möglichkeit einige Beispiele nach arthroskopisch-assistierten VKB Plastik zu sehen (Hier möchte ich mich noch einmal für die freundliche Genehmigung der einzelnen Patienten bedanken):
- Der Patient A : 0 Tage nach arthroskopisch-assistierten VKB Plastik rechts mit der gedoppelten Semitendinosus- und Gracilis-Sehnen Technik: Proximale Fixation am Femur mit dem Fixationsmethoden RIGIDFIX® und distale Fixationsmethode BIO-INTRAFIX® an der Tibia.
Bitte hier klicken
- Der gleiche Patient A : 2 Tage nach arthroskopisch-assistierten VKB Plastik rechts mit der gedoppelten Semitendinosus- und Gracilis-Sehnen Technik: Proximale Fixation am Femur mit dem Fixationsmethoden RIGIDFIX® und distale Fixationsmethode BIO-INTRAFIX® an der Tibia.
Bitte hier klicken
- Der gleiche Patient A : 4 Tage nach arthroskopisch-assistierten VKB Plastik rechts mit der gedoppelten Semitendinosus- und Gracilis-Sehnen Technik: Proximale Fixation am Femur mit dem Fixationsmethoden RIGIDFIX® und distale Fixationsmethode BIO-INTRAFIX® an der Tibia.
Bitte hier klicken
- Der Patientin B : 4 Tage nach arthroskopisch-assistierten VKB Plastik rechts mit der gedoppelten Semitendinosus- und Gracilis-Sehnen Technik: Proximale Fixation am Femur mit dem Fixationsmethoden RIGIDFIX® und distale Fixationsmethode BIO-INTRAFIX® an der Tibia.
Bitte hier klicken
- Der Patient C : 4 Tage nach arthroskopisch-assistierten VKB Plastik rechts mit der gedoppelten Semitendinosus- und Gracilis-Sehnen Technik: Proximale Fixation am Femur mit dem Fixationsmethoden RIGIDFIX® und distale Fixationsmethode BIO-INTRAFIX® an der Tibia.
Bitte hier klicken
- Der gleiche Patient C : 2 Woche nach arthroskopisch-assistierten VKB Plastik rechts mit der gedoppelten Semitendinosus- und Gracilis-Sehnen Technik: Proximale Fixation am Femur mit dem Fixationsmethoden RIGIDFIX® und distale Fixationsmethode BIO-INTRAFIX® an der Tibia.
Bitte hier klicken
- Der Patient D : 1 Jahr nach arthroskopisch-assistierten VKB Plastik links mit der gedoppelten Semitendinosus- und Gracilis-Sehnen Technik: Proximale Fixation am Femur mit dem Fixationsmethoden RIGIDFIX® und distale Fixationsmethode BIO-INTRAFIX® an der Tibia. Der Patient kann seine sportliche Tätigkeiten uneingeschränkt machen.
Bitte hier klicken
- Der Patient E : 2 Tage nach arthroskopisch-assistierten VKB Plastik rechts mit der gedoppelten Semitendinosus- und Gracilis-Sehnen Technik: Proximale Fixation am Femur mit dem Fixationsmethoden RIGIDFIX® und distale Fixationsmethode BIO-INTRAFIX® an der Tibia.
Bitte hier klicken
- Der Patient F : 6 Woche nach arthroskopisch-assistierten VKB Plastik links mit der gedoppelten Semitendinosus- und Gracilis-Sehnen Technik: Proximale Fixation am Femur mit dem Fixationsmethoden RIGIDFIX® und distale Fixationsmethode BIO-INTRAFIX® an der Tibia.
Bitte hier klicken
- Der Patient G : 1 Tage nach arthroskopisch-assistierten VKB Plastik links mit der gedoppelten Semitendinosus- und Gracilis-Sehnen Technik: Proximale Fixation am Femur mit dem Fixationsmethoden RIGIDFIX® und distale Fixationsmethode BIO-INTRAFIX® an der Tibia.
Bitte hier klicken
- Der gleiche Patient G : 2 Tage nach arthroskopisch-assistierten VKB Plastik links mit der gedoppelten Semitendinosus- und Gracilis-Sehnen Technik: Proximale Fixation am Femur mit dem Fixationsmethoden RIGIDFIX® und distale Fixationsmethode BIO-INTRAFIX® an der Tibia.
Bitte hier klicken
- Der Patient H : 2 Tage nach arthroskopisch-assistierten VKB Plastik links mit der gedoppelten Semitendinosus- und Gracilis-Sehnen Technik: Proximale Fixation am Femur mit dem Fixationsmethoden RIGIDFIX® und distale Fixationsmethode BIO-INTRAFIX® an der Tibia.
Bitte hier klicken
- Der Patient I : 2 Tage nach arthroskopisch-assistierten VKB Plastik links mit der gedoppelten Semitendinosus- und Gracilis-Sehnen Technik: Proximale Fixation am Femur mit dem Fixationsmethoden RIGIDFIX® und distale Fixationsmethode BIO-INTRAFIX® an der Tibia.
Bitte hier klicken
2.4.2.4 Information der Physiotherapie für VKB-Patienten
Die Orthopädische Abteilung und das Physio-Team des Spitals Oberengadin heissen Sie herzlich willkommen.
Beim Lesen dieser Informationen werden Sie erfahren, was Sie in den nächsten Tagen von unserer Seite her erwartet, welches die Schwerpunkte der Nachbehandlung sind und wie Sie selber Einfluss auf einen möglichst optimalen Wund- heilungsverlauf nehmen können.
Nur durch eine gemeinsame Anstrengung können wir ein optimales Resultat erreichen.
Nun wünschen wir Ihnen eine erfolgreiche Operation und Freuen uns auf eine gute Zusammenarbeit.
Hier können Sie weitere ausführlichere Informationen über die physiotherapeutischen Nachbehandlungen nach VKB Plastik als Pdf-Datei erhalten.
Generelle Informationen über der Ablauf im Spital:
Bitte hier klicken
Schema der Nachbehandlung 1:
Bitte hier klicken
Schema der Nachbehandlung 2:
Bitte hier klicken
Physiotherapeutische Nachbehandlung:
Bitte hier klicken
Der Eintrittstag
Sie werden gegen Abend von einer TherapeutIn unseres Physiotherapie-Teams be- sucht. Dabei werden Sie kurz über die Vorgeschichte des Knies befragt. Ihr Knie wird auf Beweglichkeit getestet, es werden für Sie die Gehstöcke angepasst und Sie er- halten erste Instruktionen, wie man mit den Gehstöcken geht und sich damit auf der Treppe zurecht findet.
Weiter werden Ihnen Atemübungen gezeigt, die nach der Operation zu einer be-
wussten Atemvertiefung führen sollen, um mögliche Komplikationen (z.B. Lungen-entzündung) zu vermeiden.
Der Operationstag
Wir werden Ihnen eine Bewegungsschiene (Kinetek) zur Erhaltung der Beweglichkeit anpassen. Auf dieser Bewegungsschiene wird ihr Knie passiv (d.h. ihre Muskulatur sollte dabei locker bleiben) dreimal täglich für eine Stunde gebeugt und gestreckt. Bitte beginnen sie langsam den Bewegungswinkel zu erhöhen, sodass sie keine Schmerzen, jedoch ein erhöhtes Spannungsgefühl wahrnehmen, welches Sie ertragen können.
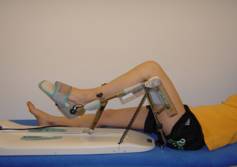
Zusätzlich werden wir Ihnen Atemübungen zeigen, welche Sie stündlich 5x wiederholen (selbständig) sollten.
Der 1.Tag nach der Operation
Grossen Wert nach frisch operierten Kniegelenken wird auf die aktive Kniestreckung gelegt. D.h. es ist wichtig, dass Sie das Anspannen des vorderen Oberschenkelmuskels (M. Quadriceps) erlernen und auch trainieren werden. Die PhysiotherapeutIn wird Ihnen dazu verschiedene Übungen instruieren und Sie bitten, die täglich mehrmals zu machen. Dadurch erreichen Sie ein stabiles und sicheres “Knie-Gefühl“ beim Gehen.
Diese Kniestreckung, die auch beim Gehen eine grosse Bedeutung hat, werden wir (falls notwendig) immer wieder bei verschiedenen Gangübungen erwähnen und auch trainieren.
Am ersten Tag nach der Operation werden Sie sitzen können und wenn es die Kräfte erlauben, dürfen Sie das erste Mal aufstehen und die ersten Schritte an Gehstöcken oder an anderen Hilfsmitteln gehen (sofern das Gefühl der Beine vorhanden ist).
Das operierte Bein wird dazu bis über das Kniegelenk eingebunden, das „gesunde“ Bein bis auf Kniehöhe. Dies dient der Kreislaufunterstützung.
Bis zum fünften postoperativen Tag, sollten Sie schauen, dass das operierte Bein beim Gehen und beim Sitzen bis über das Kniegelenk einbandagiert ist, um eine Schwellung zu vermeiden.
Die Belastungslimite (in kg) des operierten Beines bestimmt der Operateur. Die zu-ständige PhysiotherapeutIn wird Sie diesbezüglich informieren und instruieren.
Der 2.Tag nach der Operation
Neben der aktiven Kniestreckung ist auch die Beugung sehr wichtig. Beugen Sie das operierte Bein mehrmals am Tag möglichst schmerzfrei. Dabei ist zu beachten, dass die Ferse immer Kontakt zur Bettunterlage behält.

Ab dem 3. Tag nach der Operation
Das Treppensteigen wird sobald die Infusionen entfernt sind unser nächstes Ziel sein.
 A
A
Beim Hinaufsteigen der Treppe geht das nicht-betroffene Bein voraus (Bild A).
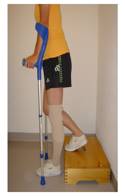 B
B
Beim Hinuntersteigen der Treppe geht das betroffene Bein voraus (Bild B)
Um möglichst schnell ein ergonomisches Gangbild zu erreichen, werden wir mehrmals Ihr Gangbild analysieren, um persönliche Korrekturen anzubringen und dazu angepasste Übungen instruieren.
Bis 3 Wochen nach der Operation ist unser Ziel, die Schwellung des Knies zu lindern, die passive Beweglichkeit zu steigern und die Stabilität des Knies zu verbessern, indem die Oberschenkelmuskulatur aktiv eingesetzt wird.
In der 3. und 4. Woche nach der Operation ist das Ziel, die vollständige Abschwellung des Gelenkes, die aktive und passive Beweglichkeit in Beugung und Streckung verbessern, sowie die Entwöhnung der Gehstöcke und die Verbesserung des Gleichgewichtes.
In der 5. und 6. Woche trainieren sie vor allem die Kraftausdauer der gesamten Beinmuskulatur. Dazu kombinieren wir gleichzeitig die bis jetzt erreichte aktive Beweglichkeit des operierten Beines.
Ab der 7. Woche nach der Operation ist das Ziel, die Muskulatur zu kräftigen und eine optimale Stabilität und Koordination zu erlangen z.B. beim Springen und Hüpfen.
Nach der 12.-24. Woche erfolgt die Reintegration in den Alltag (Hobby, Beruf...). Ein wettkampfspezifisches Aufbautraining für Sportler ist ab diesem Zeitpunkt wieder möglich:
Nach 4 Mt:
Lauf-, Wasser Jogging- und Fahrradsport
Nach 6 Mt:
Langlauf (klassisch), Schwimmen
Nach 9 Mt:
Langlauf (Skating), Skifahren, Snowboard, Eishockey, Fussball, Tennis, Volley- und Basketball
2.4.2.4.1 Nachbehandlungsschema für die stationäre Physiotherapie nach VKB-Plastik (mit Semitendinosus/ Gracilis Double Loop Technik)
Zeit |
Hauptziele |
Physiotherapeutische Massnahmen |
Präops-Tag |
|
|
0ps-Tag |
|
|
1.postops- |
|
|
2.postops- |
|
|
ab 3. |
|
|
*solange bis eine gute M.Quadricepsinnervation ausgeführt wird bzw. die Schwellung abgeklungen ist.
Allgemein: Hierbei handelt es sich um eine isolierte VKB-Plastik-Nachbehandlung.
Falls weitere intraoperative Massnahmen getroffen wurden, wird die Nach-behandlung vom Operateur angepasst werden.(Bsp. Meniskusnaht lat. rechts).
Akute VKB-Läsionen werden schnell und progressiv rehabilitiert, chronische VKB-Läsionen dagegen langsamer rehabilitiert. Da dieses Konzept nicht überall bekannt und dementspre-chend nicht überall umgesetzt wird, müssen sowohl der Patient als auch die nachbehandelnde Physiotherapie auf die progressive Rehabilitation nach Rekonstruktion einer akuten VKB-Läsion aufmerksam gemacht werden.
2.4.2.4.2 Nachbehandlungsschema für die ambulante Physiotherapie nach VKB-Plastik (mit Semitendinosus/Gracilis Double Loop Technik)
Wundheilung |
Zeit |
Hauptziele |
Physiotherapeutische Massnahmen |
Entzündungs- |
Postop. |
|
|
Konsolidierungs- |
Postop. |
|
Ergänzend:
|
Postop. |
|
Ergänzend:
|
|
Reorganisations- und Umbauphase: |
Postop. |
|
Ergänzend:
|
|
Postop. |
|
|
*solange bis eine gute Quadricepsinnervation ausgeführt wird bzw. die Schwellung abgeklungen ist. |
|||
P.S. Weitere Informationen über die Therapie eines VKB-Ruptur oder auch zu weiteren Behandlungen der Orthopädisch-traumatologisch-sportmedizinischen Abteilung des Spitals Oberengadin finden Sie auch auf der Website:
www.orthopaedie-samedan.ch
www.sportmedizin-samedan.ch
